بهداشت بانوان
شما به عنوان یک مادر باردار حتماً تا بحال در مورد زایمانو نحوه انجام آن فکر کرده اید، حتماً از خود پرسیده اید که باید کجا و چگونه زایمان کنم ؟ کدام روش زایمان برای من مناسب تر است؟ باید بدانیم که زایمان یک امر فیزیولوژیک و کاملاً طبیعی است که براساس پاره ای فعالیتها و تغییرات منظم طبیعی که خود به خود انجام می شود شروع می گردد که پرداختن به ماحصل آن خارج از حوصله و وقت شما است.
با این وجود نکات حائز اهمیتی برای مادران در مورد زایمان ایمن وجود دارد که باید از آنها مطلع باشند.
همانطور که گفته شد زایمان یک امر طبیعی است، اما با این وجود در تمام خانم های باردار روند زایمان یکسان نمی باشد، چرا که عوامل متعددی از جمله عوامل ذاتی و اکتسابی مانند برخی از بیماریها می تواند سیر حاملگی را تغییر داده و باعث شوند . زایمان به صورت غیرطبیعی انجام شود.
خوشبختانه با مراقبتهای دوران بارداری می توان بسیاری از موارد خطرناک برای مادر و جنین را تشخیص داد و به موقع برای حفظ سلامت مادر و جنین اقدام نمود.
شایان ذکر است که تنها درصد معدودی از زایمانها منجر به زایمان غیرطبیعی می شوند و اکثر خانمها می توانند یک زایمان طبیعی داشته باشند.
مدت بستری شدن و توانایی بازگشت به کارهای عادی و روزمره بعد از زایمان طبیعی خیلی کمتر از سزارین است و مادرانی که زایمان طبیعی داشته اند زودتر به خانواده خود ملحق می شوند.
حجم خونی که مادر طی زایمان طبیعی از دست می دهد تقریباً نصف یک عمل سزارین است لذا خطر خونریزی و کم خونی، در یک زایمان طبیعی خیلی کمتر از زایمان به طریق سزارین می باشد.
خطرات و ریسک بیهوشی برای زایمان طبیعی وجود ندارد، درحالیکه برای مادرانی که به روش سزارین زایمان می نمایند این خطرات اجتناب ناپذیر است .
از نظر اقتصادی زایمان طبیعی به نفع مادر، بیمارستان و جامعه می باشد.
درصد ابتلاء به عفونت در بین مادران سزارین شده بیشتر از مادرانی است که زایمان طبیعی نموده اند.
مادرانی که زایمان طبیعی داشته اند در دادن آغوز به نوزاد خود موفق تر هستند چرا که خوردن آغوز یا کلستروم به عنوان اولین واکسن برای کودک منافع بسیاری دارد.
مادرانی که زایمان طبیعی نموده اند در امر شیردهی به نوزاد خود موفق تر از مادرانی می باشند که بطریقه سزارین نوزاد خود را بدنیا آورده اند.
پس از زایمان طبیعی، مادران با انجام ورزشهای مناسب ، به مراتب سریعتر از زمانی که سزارین می شوند، می توانند تناسب اندام خود را بدست آورند.
بطور متوسط مدت اقامت مادران سزارینی در بیمارستان دو برابرو نیم مادرانی است که زایمان طبیعی داشته اند .
بعضی از خانمها دوست دارند در طول مدت زایمان خود کاملاً هوشیار بوده و بطور کامل در جریان روند زایمان قرار گیرند. درمدت انجام عمل سزارین ممکن است از بیهوشی عمومی استفاده شود ، در نتیجه تماس اولیه نوزاد با مادر و شروع شیردهی به نوزاد به تاخیر می افتد.
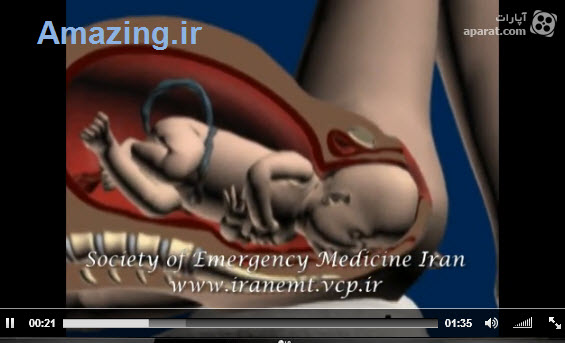
فیلم زایمان طبیعی
به شما مادر عزیز توصیه می کنیم  زایمان طبیعی )
زایمان طبیعی )
ترس و هراس بی مورد از زایمان را از خود دور کنید .
به منظور کسب اطلاعات بیشتر در مورد حاملگی و زایمان و حل مشکلات خود به افراد مجرب و آموزش دیده در مراکز بهداشتی درمانی مراجعه کنید . آنها قادر خواهند بود شما را راهنمائی کنند.
برای اطمینان از سیر طبیعی حاملگی و تامین سلامتی خود و نوزادتان حتماً بطور مستمر در دوران بارداری به مراکز بهداشتی درمانی ، ماما و یا پزشک مراجعه و به توصیه های بهداشتی آنان، عمل نمائید.
انجام معاینه داخلی ( توسط پزشک ) در سه ماهه آخر دوران بارداری می تواند به آنها کمک کند تا درمورد نحوه زایمان شما آسانتر تصمیم بگیرند.
رعایت برنامه تنظیم خانواده و فاصله گذاری مناسب بین حاملگیها از نکات حائز اهمیتی است که می تواند در داشتن زایمان ایمن موثر باشد.
استفاده از تکنیکهای پیشرفته مانند سونوگرافی برای ارزیابی وضعیت جنینی و مادر گاهی ضروری است لذا طبق توصیه پزشک حتماً آنرا انجام دهد.
به پزشک یا مامای خود اعتماد کنید و به او اجازه دهید در مورد نحوه زایمان شما تصمیم بگیرد . هرگز به دلیل ترس از درد زایمان که یک امر طبیعی است . سزارین را به زایمان طبیعی ترجیح ندهید.
بخاطر داشته باشید در صورتی باید زایمان شما بوسیله سزارین انجام شود که امکان زایمان طبیعی برایتان وجود نداشته باشد.
زایمان به روش سزارین
بر اساس دستور العمل مرکز بین المللی پیشگیری و کنترل بیماری ها، همه افراد بزرگسال باید حداقل ۲.۵ ساعت در هفته ورزش و فعالیت فیزیکی داشته باشند. اما اغلب افراد به ویژه زنان از ورزش کردن سرباز می زنند.
عدم تحرک و فعالیت فیزیکی خطر ابتلا به مرگ زودرس، سکته مغزی، افسردگی، بیماری های قلبی، دیابت نوع دو و برخی سرطان ها را در بزرگسالان افزایش می دهد.
در برخی مطالعات مشاهده شده است که ورزش، خطر سرطان سینه را در زنان کاهش می دهد. بر اساس این تحقیقات ورزش در پیشگیری از سرطان سینه، به دو دلیل حائز اهمیت است. یکی اثرات فیزیکی مستقیم آن درپیشگیری از این بیماریست و دیگری اثر غیر مستقیم آن از طریق پیشگیری از افزایش وزن به ویژه در زنان یائسه است. افزایش وزن و ابتلا به چاقی یک عامل خطر در ابتلا به انواع سرطان ها می باشد.
بعد از یائسگی، فرم بدن زنان به دلیل عدم ترشح هورمون استروژن دستخوش تغییر می شود. به جز در کسانی که ورزش می کنند و مراقب رژیم غذایی خود هستند، در سایر زنان یائسه، چاقی به صورت چاقی شکمی (سیبی شکل) خواهد بود. چاقی سیبی شکل (مدل چاقی مردانه) در مقایسه با چاقی گلابی شکل (مدل چاقی زنانه) خطرناک تر است.
محققان توصیه می کنند زنان در سنین قبل از یائسگی و پس از آن به طور منظم و حداقل ۳ تا ۴ روز در هفته ورزش کنند.
یکی از معضلات دیگر زنان در دوران یائسگی کاهش توده استخوانی و افزایش خطر ابتلا به پوکی استخوان است، که ورزش احتمال این خطر را نیز کاهش داده و موجب حفظ توده استخوانی می شود.
سقط جنین (miscarriage) یعنی از دست دادنِ حاملگی در بیست هفته اول. حدود پانزده تا بیست درصد از حاملگیهای شناخته شده به سقط جنین منجر میشوند، و بیش از ۸۰ درصد از این اتلاف ها قبل از دوازده هفتگی اتفاق میافتند.

سقط جنین چیست؟
سقط جنین (miscarriage) یعنی از دست دادنِ حاملگی در بیست هفته اول. حدود پانزده تا بیست درصد از حاملگیهای شناخته شده به سقط جنین منجر میشوند، و بیش از ۸۰ درصد از این اتلاف ها قبل از دوازده هفتگی اتفاق میافتند.سقط جنین شامل موقعیت هایی که شما تخمک بارور را قبل از گرفتن نتیجهی مثبت تست باروری از دست میدهید نمیشود. مطالعات نشان داده اند که ۳۰ تا ۵۰ درصد از تخمک های بارور قبل از این که زن بفهمد که باردار شده است، از بین میروند، چون آنقدر زود از دست میروند که در زمان مقرر عادت ماهانه میشود – به عبارت دیگر زن اصلا متوجه نمیشود که باردار بوده است.اگر کودک را بعد از بیست هفتگی از دست بدهید، به آن مرده زایی (stillbirth) میگویند.
چه چیز باعث سقط جنین میشود؟
علل سقط جنین-بین ۵۰ تا ۷۰ درصد از سقط جنینها در سه ماههی اول، نتیجهی اتفاقات تصادفی هستند که در اثر ناهنجاریهای کروموزومی در تخمک بارور به وجود میآیند. در اغلب موارد، این سقط جنین به معنای آن است که تخمک یا اسپرم تعداد کروموزمهای نادرستی داشته و در نتیجه، تخمک بارور نتوانسته به شکل نرمال رشد کند.
در موارد دیگر، سقط جنین در نتیجهی مشکلاتی پیش میآید که در حین فرایند پیچیدهی رشد نخستین اتفاق میافتند – مثلا، وقتی که تخمک به درستی در رحم القا نشود یا جنین نقص ساختاری داشته باشد که اجازهی ادامه رشد پیدا نکند. از آنجا که بیشتر مراقبین بهداشت بررسیهای مفصل بعد از یک سقط جنین را انجام نمیدهند، معمولا نمیتوان گفت که چرا بارداری از دست رفته است. و حتی وقتی که ارزیابی مفصلی به عمل میآید – مثلا بعد از آن که دو یا سه سقط جنین متوالی داشته باشید – علت سقط جنین در نیمی از موارد همچنان ناشناخته می ماند.
وقتی که تخم بارور مشکلات کروموزومی دارد، احتمالا دچار وضعیتی میشوید که نطفهی ناکام نامیده می شود (که حالا در مجامع پزشکی معمولا به آن نقص باروری ابتدایی میگویند). در این موارد، تخم بارور در رحم القا میشود و جفت و کیسهی جنین شروع به رشد می کنند، اما جنین حاصل از آن خیلی زود از رشد باز میماند یا اصلا تشکیل نمیشود.از آنجا که جفت شروع به ترشح هورمون میکند، تست حاملگی شما مثبت میشود و نشانههای ابتدایی حاملگی را خواهید داشت، اما آزمایش آلتراسوند کیسهی جنینی را خالی نمایش میدهد. در موارد دیگر، جنین اندکی رشد میکند اما دچار ناهنجاری هایی است که ادامه حیات را غیرممکن میکند، و رشد قبل از شروع ضربان قلب باز می ایستد.وقتی که کودکتان ضربان قلب پیدا میکند – که حدود ۶ هفتگی با آلتراسوند قابل مشاهده است – احتمال سقط جنین به طرز چشمگیری کاهش می یابد.
چه چیزهایی ممکن است زن را در معرض خطر سقط جنین قرار بدهد؟
اگرچه احتمال سقط جنین برای هر زنی وجود دارد، برخی بیشتر از دیگران احتمال سقط جنین دارند. در اینجا چند فاکتور خطرساز سقط جنین را می آوریم:
عوامل احتمالی سقط جنین:
• سن:یکی از عوامل موثر در سقط جنین سن است،زنان مسن تر احتمال بیشتری به آبستنی با ناهنجاریهای کروموزومی و در نتیجه سقط جنین دارند. در واقع، در زنان ۴۰ ساله دوبرابر زنان ۲۰ ساله احتمال انداختن بچه و سقط جنین وجود دارد.
• سابقهی سقط جنین: زنانی که دو یا چند سقط جنین متوالی داشته اند بیشتر از زنان دیگر در معرض مجدد سقط جنین هستند.
• اختلالات یا بیمارهای مزمن خاص:یکی دیگر از عوامل موثر در سقط جنین بیماری های مزمن است،دیابتی که درست کنترل نشده، اختلالات وراثتی در انعقاد خون، نقصهای خودایمنی مشخص (مثل سندروم انتی فسفو لیپید یا لوپوس) و اختلالات هورمونی خاص (مثل سندروم تخمدانی پلی کسیتیک).
• مشکلات رحمی یا گرنهی رحمی:داشتن ناهنجاریهای مشخص رحمی یا گردن رحم ضعیف یا بطور نامعمولی کوتاه).از عوامل دیگر سقط جنین است.
• سابقه نقص تولد یا مشکلات ژنتیکی:داشتن کودکی با نقص مادرزادی،یا سابقه خانوادگی (یا همسری با سابقه خانوادگی) مشکلات ژنتیکی،از دیگر عوامل خطر ساز سقط جنین است.
• عفونت های خاص: تحقیقات نشان داده که اگر شما لیستری، گوشک، سرخجه، سرخک، سیتومگالو ویروس، پاروو ویروس، سوزاک، اچ آی وی، و عفونتهای دیگری داشته باشید، احتمال خطر سقط جنین بالاتر است.
• سیگار کشیدن، میگساری، و مصرف مواد مخدر: سیگار کشیدن بسیار، مصرف الکل زیاد، و مواد مخدری مثل کوکائین و اکستازی در حین حاملگی باعث افزایش خطر سقط جنین میشود. و برخی مطالعات نشان داده اند که رابطهای بین نوشیدن بیش از چهار فنجان قهوه در روز و خطر بالاتر سقط جنین وجود دارد.
•استفاده از داروهای بخصوص: برخی داروها با افزایش سقط جنین رابطه دارند، بنابراین مهم است که با مراقب خود درباره بیخطر بودن داروهایی که در زمان آبستنی مصرف میکنید صحبت کنید. این شامل تجویزها و داروهای بدون نسخه شامل داروهای ضد التهاب غیراستروئیدی (NSAIDS) مثل ایبوپروفن و آسپیرین هم میشود.
• قرار گرفتن در معرض سموم محیطی: فاکتورهای محیطی که خطر سقط جنین را افزایش میدهند عبارتند از سرب و آرسنیک؛ برخی مواد شیمیایی مثل فرمالدئید، بنزن، و اکسید اتیلن؛ و مقادیر زیاد از تشعشع یا گازهای بیهوشی.
سقط جنین
• فاکتورهای والد: درباره رابطه شرایط پدر با افزایش ریسکِ سقط جنین در زوجین اطلاعات کمی در دسترس است، اگرچه این ریسک با افزایش سن پدر بالاتر میرود. محققان در حال مطالعه درباره میزان آسیب پذیریِ اسپرم توسط سموم محیطی و قدرت باروری تخم هستند. برخی مطالعات نشان داده اند که وقتی پدر در معرض جیوه، سرب، و مواد شیمیایی صنعتی و آفت کشها قرار گرفته باشد خطر سقط جنین بیشتر میشود.خطر سقط جنین در شما با هر فرزندی که به دنیا میآورید و در صورت بارداری سه ماه بعد از زایمان بیشتر میشود.
از روی چه نشانه هایی میتوانید بفهمید که سقط جنین داشته اید؟
علائم سقط جنین-لک دیدن یا خونریزی مهبلی معمولا اولین نشانهی سقط جنین است. البته به یاد داشته باشید که یکی از هر چهار زن باردار در اوایل بارداری خونریزی دارند و لک میبینند (لکههای خون روی زیرپوش یا دستمال توالت)، و نیمی از این بارداریها به سقط جنین منجر نمیشوند.
شاید درد شکمی هم داشته باشید که معمولا بعد از اولین خونریزی شروع میشود. تهران پاتوق-احساس انقباضات شکمی مداوم خفیف یا شدیدی دارید، یا احساسی شبیه درد پشت خفیف یا فشار در لگن خاصره. اگر درد و خونریزی را با هم دارید، احتمال دوام بارداری شما کمتر میشود.خیلی مهم است دقت کنید که خونریزی مهبلی یا درد در اوایل بارداری ممکن است نشانهی بارداری مولار molar pregnancy یا بارداری خارج رحمی ectopic pregnancy باشد. اگر هرکدام از این نشانه ها را داشتید، بلافاصله با دکتر یا ماما تماس بگیرید تا تشخیص دهد که مشکل بالقوهای ای هست که نیاز به درمان فوری دارد یا خیر. همچنین، اگر RH خون شما منفی است، شاید تا دو سه روز بعد از اولین خونریزی نیاز به تزریقِ گلوبولین مصونیت RH داشته باشید، مگر آن که پدر فرزندتان هم RH منفی باشد.
بعضی از سقط جنین ها در اولین معاینه پیش زادی تشخیص داده میشوند، وقتی که دکتر یا ماما نتواند صدای ضربان قلب نوزاد را بشنود یا متوجه شود که رحم شما آنطور که باید، بزرگتر نمیشود. (در اغلب موارد نطفه یا جنین چند هفته قبل از بروز نشانههایی مثل خونریزی یا انقباضات شکمی دست از رشد میکشد). اگر مراقب شما شک به سقط جنین ببرد، دستور آزمایش آلتراسوند میدهد تا بفهمد در رحم شما چه خبر است و احتمالا آزمایش خون هم بدهد.
اگر بفهمید که در حال سقط جنین هستید چه باید بکنید؟
اگر در زمان حاملگی هرکدام از نشانه هایی مثل خونریزی یا درد شکمی داشتید -امیراشکان سرابندی-بلافاصله با دکتر یا مامای خود تماس بگیرید. مراقب شما را معاینه میکند تا بفهمد خونریزی از جانبِ گردنه رحم شما هست یا خیر، و رحم شما را هم معاینه میکند. همچنین ممکن است آزمایش خون بدهد تا هورمونِ hCG بارداری را اندازه بگیرد و اگر مقدار آن در خون شما رو به افزایش است آزمایش را در دو سه روز آینده تکرار کند.
سقط جنین
اگر خونریزی یا درد شکمی دارید و مراقبتان کمترین شکی به بارداری خارج رحمی ببرد، بلافاصله آزمایش آلتراسوند انجام میدهد. اگر هیج نشانی از مشکل نباشد اما همچنان لک میبینید، حدود ۷ هفته دیگر یک آلتراسوند دیگر انجام خواهید داد.در این مرحله، اگر در سونوگرافی جنینی با ضربان قلب مشاهده گردید، شما بارداری دوام پذیری دارید و حالا خطر سقط جنین در شما کمتر است، اما اگر همچنان خونریزی دارید لازم است که بعدها آلتراسوند دیگری انجام دهید. اگر در سونوگرافی جنینی با اندازه مشخص دیده شد که ضربان قلب ندارد، این به معنای آن است که جنین زنده نمانده است.
اگر کیسه جنینی یا جنین کوچکتر از اندازه مورد نظر باشند، یعنی از زمان بندی مقرر جا ماندهاید و اوضاع به آن خوبی که فکر می کردید نیست. بسته به شرایط، باید سونوگرافی خود را طی یک تا دو هفته تجدید کنید و قبل از آن که مراقب شما تشخیص آخر را بدهد آزمایش خون انجام دهید.
اگر در سه ماهه دوم هستید و سونوگرافی نشان میدهد که گردنه رحم کوتاهتر میشود یا در حال باز شدن است، ممکن است دکتر تصمیم به عملی به نام سرکلاژ Cerclage بگیرد که طی آن برای جلوگیری از سقط جنین یا زایمان پیش از موعد گردنه رحم شما را با بخیه تنگ میکند. (این در شرایطی است که نوزاد شما در آلتراسوند طبیعی باشد و هیچ نشانی از عفونت داخل رحمی نداشته باشید). سرکلاژ بدون خطر هم نیست، و همه موافق نیستند که شما گزینه مناسبی برای این کار باشید.
اگر نشانه های احتمالی سقط جنین را داشته باشید، پزشک یا مامای شما استراحت در بستر تجویز میکند بلکه احتمال سقط جنین را کاهش دهد – اما هیچ مدرکی دال بر مفید بودن استراحت در تختخواب در درست نیست. وی ممکن است پیشنهاد کند که در صورت خونریزی یا درد شکمی، مقاربت نکنید. مقاربت کردن باعث سقط جنین نمیشود، اما اگر این نشانه ها را دارید بهتر است از انجام آن خودداری کنید.
ممکن است چند هفته خونریزی خفیف یا درد شکمی داشته باشید. میتوانید از نوار بهداشتی استفاده کنید اما استفاده از تامپون در این دوره ممنوع است و برای درد میتوانید از استامینوفن استفاده کنید. اگر در حال سقط جنین هستید، خونریزی و درد شکمی کمی قبل از گذراندن مرحلهی «محصول لقاح»– یعنی تشکیل جفت جنین و بافت جنینی یا نطفهای که متمایل به خاکستری است و لختههای خون دارد – بدتر میشود.
اگر میتوانید، این بافت را در ظرفی تمیز نگه دارید چون ممکن است مراقب شما برای بررسی و آزمایشات جهت یافتن علت سقط جنین شما به آن احتیاج داشته باشد. در هر حال، شاید بخواهد در این مرحله شما را دوباره معاینه کند پس با او تماس بگیرید و بگویید چه اتفاقی افتاده است.
اگر مراقب گفت که دیگر باردار نیستید اما هنوز بافت را از دست ندادهاید چه بکنید؟
راههای مختلفی برای این مسئله وجود دارد، و فکر خوبی است که درباره خوبی و بدی هرکدام با مراقب خود صحبت کنید. اگر تهدیدی برای سلامت شما وجود ندارد، شاید بهتر است بگذارید سقط جنین در زمان خودش اتفاق بیفتد. (بیش از نیمی از زنان در عرض یک هفته بعد از آن که میفهمند بارداریشان دوامپذیر نیست، خودبه خود سقط میکنند.) یا شاید بخواهید مدت زمان معینی صبر کنید تا ببینید احتمال برداشتن بافت قبل از موعد وجود دارد یا خیر.
در برخی موارد، میتوانید از دارو برای تسریع فرایند سقط جنین استفاده کنید، اگرچه این کار عوارضی نظیر تهوع، استفراغ، و اسهال دارد. حال بخواهید صبر کنید یا برای تسریع آن از دارو استفاده کنید، احتمال ان هست که در اخر مجبور شوید بافت را با عمل جراحی خارج کنید.
از طرف دیگر، اگر دریابید که احساساتیتر از آن هستید که صبر کنید، یا صبر کردن برای انداختن دردناک است، شاید تصمیم بگیرید که بافت را از بدنتان خارج کنند. این کار توسط کورتاژ ساکشنی یا اتساع و کورتاژ (D&C) انجام میگیرد. مطمئنا اگر مشکلی داشته باشید، مثل خونریزی قابل توجه یا نشانههای عفونت که صبر کردن برای سقط را ناامن میکند، لازم است که بلافاصله بافت را خارج کنند. و اگر این دومین یا سومین سقط جنین متوالی شما باشد، مراقب شما ممکن است این عمل را تجویز کند تا بتوانند بافت برای مورد آزمایش ژنتیکی قرار دهند.
عمل کورتاژ چه شکلی است؟
عمل کورتاژ-این عمل معمولا نیازی به بستری شدن در بیمارستان ندارد مگر این که دچار عوارض شوید. و مثل هر جراحی دیگری، باید با شکم خالی بروید – یعنی از شب قبل هیچ مایعات یا غذایی نخورده باشید.
بیشتر ماماها ترجیح میدهند از کورتاژ ساکشنی (یا تخلیه مکشی) استفاده کنند چون کمی سریعتر و امنتر از روش سنتی D&C است، اگرچه برخی ترکیبی از هردو روش را استفاده میکنند. در هرکدام از عملها، دکتر سپکولومی را وارد مهبلِ شما کرده، گرنهی رحم و مهبل را با محلول ضدعفونی میشوید، و گردنه رحم را با میلههای فلزی باریک اتساع میدهد (مگر این که گردنه رحم شما به دلیل دفع کردن مقداری از بافت خودبخود گشاد شده باشد). در بیشتر موارد، از طریق IV و بی حسی موضعی به شما مسکن داده میشود تا گردنه رحم شما را سرّ کند.
در کورتاژ ساکشنی، دکتر لوله پلاستیکی توخالی را از گردنه رحم میگذراند و بافت را از رحم شما به بیرون مکش میکند. در روش D&C سنتی، پزشک از دستگاه قاشق شکلی که کورت curette نام دارد استفاده میکند تا بافت را از دیواره رحم شما بتراشد. کل این عمل حدود ۱۵ تا ۲۰ دقیقه طول میکشد، اگرچه تخلیه بافت در کمتر از چند دقیقه انجام میگیرد. سرانجام، اگر خون شما RH منفی باشد، نیاز به تزریق گلوبولین مصونیتRH دارید مگر زمانی که پدر بچه هم RH منفی باشد.
بعد از سقط جنین چه میشود؟
چه خود شما سقط جنین کرده باشید و چه بافت را برداشته باشید، بعد از آن به مدت یک یا چند روز دردهای انقباضی خفیف شبیه قاعدگی دارید و یک یا دو هفته خونریزی خواهید داشت. به جای تامپون از نوار بهداشتی استفاده کنید و برای تسکین دردها از ایبوپروفن یا استامینوفن استفاده کنید. از آمیزش، شنا کردن، دوش گرفتن، و استفاده از داروهای واژنی به مدت حداقل یک یا دو هفته پرهیز کنید تا زمانی که خونریزی شما بند بیاید.
اگر به خونریزی شدید دچار شُدید (در عرض یک ساعت نوار بهداشتی شما خیس شد)، یکی از نشانه های عفونت را داشتید (مثل تب، دردناکی، یا ترشحات واژنی بویناک)، یا احساس درد شدید داشتید، بلافاصله با مراقب خود تماس بگیرید یا به بخش فوریتهای پزشکی بروید. اگر خونریزی شما شدید است و احساس ضعف، سرگیجه، یا منگی میکنید، ممکن است دچار شوک شوید. در چنین شرایطی بلافاصله با اورژانس تماس بگیرید .
آیا یک بار سقط کردن به معنی آن است که باز هم سقط جنین میکنید؟
نه. اگرچه حق دارید که نگران احتمال سقط جنین بعدی باشید، اما متخصصان باروری یک مورد از دست دادن بارداری زودهنگام را نشانهی وجود مشکلی در شما یا همسرتان تلقی نمیکنند.بعضی مراقبها بعد از دو سقط جنین متوالی، دستور آزمایشات ژنتیکی و خونی مخصوص میدهند تا بفهمند دلیل مشکل چیست، مخصوصا اگر بالای ۳۵ سال داشته یا شرایط خاص پزشکی باشید. در شرایط بخصوص مثل وقتی که در سه ماههی دوم سقط جنین کنید یا به دلیل ضعف گرنه رحم زایمان زودرس در اوایل سه ماهه سوم داشته باشید، احتمالا بعد از یک سقط شما را به متخصص زایمان پرخطر ارجاع میدهند تا شرایط حاملگی شما را به دقت بررسی کند.
چه وقت بعد از سقط جنین میتوانید دوباره بارداری را امتحان کنید؟
بهتر است کمی صبر کنید. چه خودبخود سقط جنین کرده باشید و چه بافت را برداشته باشید، طی چهار تا شش هفته دوباره قاعده میشوید.بعضی مراقبان میگویند که بعد از این مدت دوباره میتوانید آبستن شوید، اما برخی دیگر توصیه میکنند که یک دوره قاعدگی دیگر را هم بگذرانید تا زمان بیشتری برای بهبود جسمی و روحی داشته باشید. (شاید لازم باشد در این مدت از لوازم جلوگیری استفاده کنید چون بلافاصله بعد از دو هفته از سقط شروع به تخمک گذاری می کنید.)
اگر نتوانید با انداختن بچه تان کنار بیائید. چطور با آن مقابله کنید؟
حتی اگر از نظر جسمی آمادهی بارداری باشید، ممکن است از نظر احساسی آمادگی نداشته باشید. هر زنی به روش خودش با رنجِ از دست دادت زودهنگام بارداری کنار میآید.
بعضی زنها با معطوف کردن توجه خود به بارداری دوباره در اولین زمان ممکن این کار را میکنند.دیگران ترجیح می دهند تا ماهها بگذرد تا دوباره آمادگی آبستن شدن پیدا کنند. زمانی را صرف احساسات خودتان بکنید و کاری را که برای شما و همسرتان بهتر است انجام دهید.اگر فکر میکنید فایده ای دارد، از مراقب خود بپرسید تا مشاور یا انجمن حمایتکنندهای را به شما معرفی کند…/
خوراکیهایی که باروری زنان را فزایش می دهد
داشتن فرزند سالم آرزوی خیلی از زوجها است. باید بگوییم بعضی از مواد مغذی کلیدی که در غذاها وجود دارد میتواند باعث افزایش باروری شود. در واقع قصد داریم در این مطلب شما را با غذاهایی آشنا کنیم که شانس بچهدار شدنتان را افزایش میدهد.
مواد غذایی مثل حبوبات، اسفناج، پرتقال، بروکلی، اسیدهای چرب امگا ۳، شیر، پنیر، گوشت قرمز کم چرب و … اگر میخواهید با این قبیل مواد غذایی و خواص آنها آشنا شوید مطالعهی این مطلب را از دست ندهید.
پرتقال، فلفل دلمهای و بروکلی
نتایج پژوهشی که روی نزدیک به ۱۵۰ زن نابارور انجام شده است نشان میدهد مصرف زیاد ویتامین C به افزایش قدرت باروری آنها کمک میکند. در این پژوهش زنان شرکت کننده را به دو گروه تقسیم کردند. گروه اول شامل زنانی بودند که ویتامینC زیادی مصرف میکردند و گروه دوم از این ویتامین محروم بودند. در پایان شش ماه نتایج بررسیها نشان داد میزان باروری در بین زنانی که ویتامین C زیادی مصرف کرده بودند ۲۵ درصد و در گروه دوم این میزان فقط ۱۱ درصد بود. همچنین میزان ترشح هورمون پروژسترون در گروه اول به طور قابل ملاحظهای بالا بود.
میزان مصرف: برای افزایش قدرت باروری جذب روزانه ۷۵۰ میلیگرم ویتامین C لازم است. احتمالاً لازم میشود که یک مکمل غذایی نیز مصرف کنید، زیرا مصرف یک فنجان بروکلی فقط ۱۰۰ میلیگرم و مصرف یک فنجان پرتقال ۱۲۴ میلیگرم از نیاز روزانه را تأمین میکند.
حبوبات و اسفناج
این دو مادهی غذایی مفید سرشار از فولات یا همان اسیدفولیک است. معمولاً به زنان توصیه میشود زمانی که قصد باردار شدن دارند مکمل اسیدفولیک نیز مصرف کنند زیرا اسیدفولیک قادر است از بروز ناهنجاریهای مادرزادی پیشگیری کند.
نتایج پژوهشهای دیگر حاکی از این است که در طول آخرین لحظات پیش از بارورسازی، میزان کلسیم در اسپرم افزایش مییابد و همین امر انرژی و قدرت لازم اسپرماتوزوئیدها برای ورود به تخمک را فراهم میسازد
این مادهی مغذی باعث میشود که در مردان نیز میزان و غلظت اسپرم افزایش یابد. زمانی که مواد غذایی سرشار از فولات مثل حبوبات و اسفناج و … مصرف میکنید که همان اسیدفولیک طبیعی محسوب میشوند به نیازهای بدنتان پاسخ داده و قدرت باروری خودتان را بالا میبرید.
میزان مصرف: روزانه یک فنجان عدس پخته و یک فنجان اسفناج پخته توصیه میشود.
اسیدهای چرب امگا ۳
بدن از اسیدهای چرب استفاده کرده و هورمونهایی تولید میکند که خون بیشتری به رحم میرسانند. در این صورت شانس باردار شدن بسیار بالا میرود و رشد جنین نیز بیشتر و راحتتر میشود. این اسیدهای چرب که به میزان فراوانی در ماهی، میگو، گردو و تخم کتان وجود دارد احتمال زایمان پیش از موعد و نیز تولد نوزادان کم وزن را کاهش میدهد.
میزان مصرف: متخصصان توصیه میکنند روزانه مصرف یک وعده ماهی آزاد، یک چهارم فنجان گردو و همچنین یک قاشق سوپخوری تخم کتان برای افزایش باروری لازم است.
گوشت قرمز کم چرب
زمانی که میزان «روی» بدن کم باشد میزان اسپرم و اسپرماتوزوئیدها و نیز تحرک اسپرماتوزوئیدها کاهش یافته و میزان ناباروری بالا میرود.
البته باید بگوییم که کمبود «روی» در زنان نیز روی باروری آنها تأثیر منفی میگذارد. در واقع کمبود «روی» باعث میشود که مدت عادت ماهیانهی آنها بیشتر شود و این مسئله به تخمک گذاری کمتر منجر میشود.
میزان مصرف: زنها روزانه به ۸ میلیگرم روی نیاز دارند و این میزان برای مردان روزانه ۱۱ میلیگرم است. باید بدانید که یک وعدهی غذایی حاوی ۱۰۰ میلیگرم گوشت گاو، ۸٫۶ میلیگرم روی، برای بدن تأمین میکند.
شیر، پنیر و ماست
مواد غذایی سرشار از کلسیم و ویتامین D برای حفظ سلامت بدن همهی ما لازم و ضروری است.
نتایج پژوهشی که محققان دانشگاه Wisconsin روی موشهای نر انجام دادند نشان میدهد که یک دورهی درمانی با کلسیم و ویتامین D میتواند قدرت باروری را احیا کند.
نتایج پژوهشهای دیگر حاکی از این است که در طول آخرین لحظات پیش از بارورسازی، میزان کلسیم در اسپرم افزایش مییابد و همین امر انرژی و قدرت لازم اسپرماتوزوئیدها برای ورود به تخمک را فراهم میسازد.
محققان دانشگاه کلمبیا نیز مطالعاتی روی زنها انجام داده و دریافتهاند ویتامین D و کلسیم در آن دسته از زنانی که از سندرم پیش از قاعدگی ( PCOS) رنج میبرند، باعث تنظیم و ایجاد عادت ماهیانهی نرمال میشوند.
میزان مصرف: دو یا سه وعده در روز.
رفع خشکی لبها در روزهای پاییز و زمستان
یکی از مشکلات شایع به خصوص در فصل پاییز و زمستان خشک شدن مداوم لب ها و ترک خوردگی آنهاست. زیرا لب ها فاقد غدد چربی بوده و به خشکی محیط خارج بسیار حساس هستند و به آسانی ترک می خورند. لب های ترک خورده علل مختلفی دارد و می تواند در هر فصلی اتفاق بیافتد.
رعایت نکات زیر می تواند به جلوگیری از ایجاد لب های ترک خورده کمک کند:
یکی از کارهایی که بیشتر مردم برای مقابله با خشکی لب ها انجام می دهند خیس کردن لب ها با آب دهان است. این کار نه تنها مشکلی را حل نمی کند بلکه موجب تشدید آن می شود. به جای لیس زدن از یک پماد یا رز لب ویتامینه استفاده کنید.
در زمستان به خصوص در روزهایی که باد زیاد می وزد با یک شال یا ماسک لب هایتان را بپوشانید.
از پمادهای لب دارای ضد آفتاب استفاده کنید، چون آفتاب می تواند سبب ایجاد ترک در لب های شما شود و یا اینکه آن را بدتر کند.
یک کپسول ویتامین E را باز کنید و آن را روی لب هایتان بمالید و اضافی آن را با انگشتتان پاک کنید.
یکی از علل خشکی لب ها، استرس و خستگی است که می توان با استراحت کافی و استفاده از ویتامین های B,E,C کمی از مشکلات لب ها را رفع کرد. برای آنکه لب هایتان را مرطوب نگه دارید باید از محصولات با پایه وازلین یا موم زنبور عسل و یا پماد ساده وازلین استفاده کنید. از محصولات خوش طعم اجتناب کنید زیرا موجب می شوند شما دائما در تلاش برای لیسیدن لب هایتان باشید.